2024年发表于《英国皮肤病学杂志》(Br J Dermatol)的专家共识文件,由英国皮肤病学家协会(BAD)临床标准部和皇家眼科学院合作制定,旨在为特应性皮炎(AD)患者使用度普利尤单抗相关眼表疾病(DROSD)的管理提供指导。。
特应性皮炎概述
特应性皮炎(AD)是常见的慢性炎症性皮肤病,影响多达 25% 的儿童和 10% 的成人。其中,四分之一患者为中重度疾病,特征为剧烈瘙痒,常与其他过敏性疾病(如哮喘、花粉热)、皮肤感染和神经心理问题相关。
度普利尤单抗作用机制与疗效
度普利尤单抗是一种全人源 IgG4 单克隆抗体,通过阻断 IL – 4 和 IL – 13 信号传导发挥作用,已在欧美获批用于治疗中重度 AD,显著改善患者的皮疹、瘙痒、生活质量和睡眠情况。
度普利尤单抗与眼表疾病的关联
度普利尤单抗治疗的安全性良好,但眼部不良反应较为常见。临床试验中,6 – 15% 的成人患者出现眼部问题,而在真实世界数据中,26.1% 的患者发生结膜炎,部分患者因眼部并发症停药,因此管理眼表疾病是度普利尤单抗处方的重要方面。
疾病名称与眼部解剖结构
度普利尤单抗治疗期间眼部问题增加,多为眼表疾病,包括原有特应性眼病加重或新发常见眼病,目前无证据表明有度普利尤单抗诱导的新疾病,工作组将其称为 “度普利尤单抗相关眼表疾病(DROSD)”。
眼表包括结膜和角膜,结膜是从眼睑边缘到角膜缘的黏膜,角膜由多种细胞和非细胞成分组成,两者表面覆盖着复杂的泪膜结构,包括水液层、黏蛋白层和脂质层,各层由不同腺体分泌,对维持眼表健康至关重要。
眼部表面疾病风险分层(成人与儿童)
多数 DROSD 病例在治疗的前 4 个月内出现,但也有部分患者在治疗 150 天后发病。
成人 DROSD 发病率在不同地区的临床研究和真实世界数据中有所差异,为 5% – 42% 不等,可能与遗传、诊断方法和数据来源有关。儿童发病率相对较低,但目前儿科数据多来自临床试验,真实世界观察性数据较少。
DROSD 风险因素
1.与其他适应症相比,AD 患者使用度普利尤单抗时 DROSD 风险更高,而哮喘等疾病使用度普利尤单抗时未观察到类似风险。
2.既往眼部疾病史(尤其是干眼症和角膜炎)、眼睑或面部湿疹、较高的基线 AD 严重程度和标志物(如胸腺和活化调节趋化因子、嗜酸性粒细胞计数、总 IgE)可能与 DROSD 风险增加有关,但部分研究结果存在不确定性。
3.年龄较小的儿童 DROSD 风险相对较低,青少年风险与成人相似,成人中年龄与 DROSD 风险无明显关联,但老年人群发病率可能较低。
4.血液参数(如 IgE、嗜酸性粒细胞、胸腺和活化调节趋化因子)与 DROSD 风险的关系尚不明确,部分研究显示其基线水平或治疗期间变化可能与 DROSD 风险相关,但结果存在差异。
建议
预防性使用人工泪液可能降低 DROSD 风险,但证据有限。对于有眼部表面疾病史的患者,干预治疗可能有益,同时应给予患者眼部护理的标准建议,如减少屏幕时间、避免眼部刺激环境。
多数情况下,度普利尤单抗治疗不应因眼科评估而延迟,但皮肤科医生应评估患者既往眼部疾病情况。严重角膜或结膜疾病患者在启动治疗前需与眼科讨论,非严重疾病患者可在症状恶化时转诊,急性炎症症状应在缓解后开始治疗。
治疗
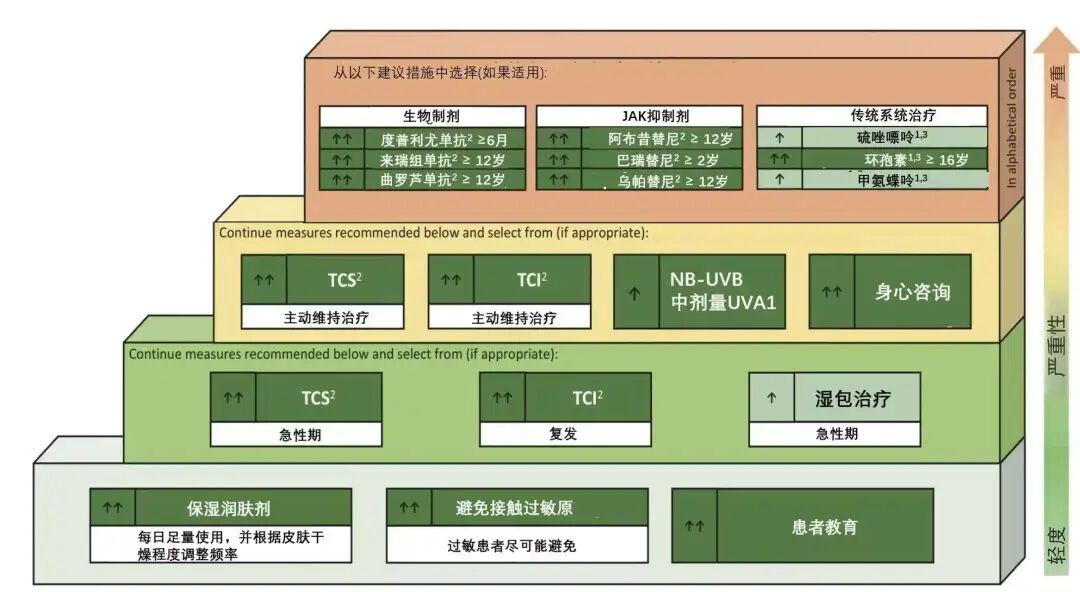
轻度疾病:7 岁以下儿童因表达能力有限,即使轻度 DROSD 也应眼科治疗,所有患者均应接受眼睑卫生和润滑剂治疗,轻度至中度患者可加用抗组胺眼药水,睑缘炎亚型患者可热敷。
中度至重度疾病:多数中重度和难治性轻度 DROSD 患者适合短期局部糖皮质激素治疗,8 周为合理最长治疗期,长期治疗需权衡风险收益,应尽早引入糖皮质激素替代药物(如他克莫司软膏或环孢素滴眼液)。
治疗抵抗性疾病:可考虑换用其他疗法,联合使用局部糖皮质激素、他克莫司软膏和环孢素滴眼液可能有效,但证据不足,必要时可使用血清滴眼液。
润滑剂:对干眼症有效且耐受性好,有潜在预防 DROSD 作用,推荐使用不含防腐剂的透明质酸滴眼液,根据病情选择剂量,对已存在眼部疾病或轻度至中度 DROSD 患者有益,治疗 4 周后评估效果,无效时升级治疗。
抗组胺眼药水:对轻度至中度 DROSD 患者可试用,如无效或炎症为中度,可加用奥洛他定滴眼液,治疗 1 个月后评估,对 7 岁以下儿童效果不佳,不应延误转诊。
他克莫司软膏:对大多数 DROSD 患者有效,但局部糖皮质激素需眼科评估后使用,17 岁以上重度患者在眼科评估前可试用 0.1% 他克莫司软膏,2 – 17 岁儿童需眼科建议后使用,使用时应注意避免用于有眼部疱疹病毒病史的患者,使用 2 – 4 周后需眼科复查。
局部环孢素滴眼液:用于治疗严重干眼症相关角膜炎,皮肤科医生可在当地商定路径下使用。
其他干预措施:包括眼睑卫生措施(如热敷、按摩、清洁),适用于无症状或有睑缘炎患者,但不适用于儿童;避免接触过敏原可能改善部分患者症状,但作用不明确;度普利尤单抗剂量减少可能改善 DROSD 症状,但需进一步研究。
皮肤科医生治疗方法
眼科医生治疗方法
度普利尤单抗停药指征:治疗性停药必要时进行,出现视力进行性下降且治疗无反应、进行性结膜瘢痕化、视力受损风险高、长期局部糖皮质激素治疗风险大或生活质量严重下降等情况时,应与患者讨论停药或换用其他治疗方案。
讨论
DROSD 是一系列已被眼科医生认识的眼表疾病,目前无证据表明度普利尤单抗诱导独特疾病。度普利尤单抗可在泪液中检测到,其在严重 DROSD 患者中浓度更高,但 DROSD 的发病机制仍未完全明确。
DROSD 是度普利尤单抗治疗 AD 的常见并发症,约 25% 的患者在治疗前 4 个月内发病,儿童发病率较低。既往眼部表面疾病史是重要风险因素,有严重角膜或结膜疾病史的患者需谨慎用药。
多数患者症状轻微,可通过皮肤科干预(如润滑剂治疗)有效管理,严重或慢性患者需眼科密切合作。局部糖皮质激素治疗通常有效,但长期使用有风险,需引入糖皮质激素替代疗法。其他疗法(如他克莫司软膏、环孢素滴眼液、血清滴眼液)也可用于特定情况。
其他靶向 IL – 13 通路的生物制剂(如 tralokinumab 和 lebrikizumab)也可能增加眼表疾病风险,与度普利尤单抗相比,tralokinumab 发病率可能较低,lebrikizumab 风险相似。针对 IL – 4/IL – 13 以外的 2 型通路的单克隆抗体(如 IL – 31)无此眼部不良反应模式。
眼科和皮肤科密切合作对管理 DROSD 患者至关重要,需权衡继续度普利尤单抗治疗与改变治疗方案的风险和益处。
推荐审核要点
利益相关者参与和同行评审
专家共识文件由 BAD 和皇家眼科学院合作制定,初稿经 BAD 治疗与指南小组委员会和皇家眼科学院鲍曼俱乐部同行评审,后向两个组织成员和赛诺菲公开征求意见,作者根据反馈修改,最终版本经相关组织批准后提交发表。
局限性
本文件基于现有最佳数据和专家共识,部分建议缺乏证据支持(标注为 GPP)。由于数据有限,无法针对其他药物提出具体建议,临床医生应根据患者情况灵活应用指南,不遵守指南不一定构成疏忽,遵守也不一定能避免责任。
由于微信最近的功能变动为了保证第一时间收到公众号消息,大家记得把公众号设置为星标。







Leave a Reply